Eizellspende / Samenspende
Eizellspende
Wenn der Kinderwunsch neue Wege braucht
Manchmal bleibt der Traum von einem eigenen Kind unerfüllt, selbst nach mehreren Versuchen mit eigenen Eizellen. Für viele Paare ist dies eine enorme Belastung und irgendwann stehen sie vor der Frage: Gibt es noch eine Möglichkeit?
Ja, die gibt es: Die Eizellenspende kann eine echte Chance bieten, doch noch schwanger zu werden. Bei Next Fertility Salzburg stehen wir Ihnen mit Erfahrung, Sicherheit und viel Einfühlungsvermögen zur Seite.
Was ist eine Eizellenspende?
Bei der Eizellenspende erhält die Empfängerin Eizellen von einer Spenderin, die dann mit den Spermien des Partners oder eines Spenders befruchtet und der Empfängerin eingesetzt werden.
Die Eizellenspende ist seit 2015 in Österreich gesetzlich erlaubt – als einziges deutschsprachiges Land. In Ländern wie Deutschland, Schweiz oder Luxemburg ist diese Form der Behandlung derzeit verboten ist.
Das sind die Gründe für eine Eizellspende
- wenn eine (meist altersbedingte) geringe ovarielle Reserve vorliegt
- wenn bei Ihnen eine prämature Ovarialinsuffizienz (POI) diagnostiziert wurde
- wenn vorausgegangene IVF-Therapien mehrfach erfolglos blieben oder andere reproduktionsmedizinische Maßnahme wenig erfolgsversprechend sind
- wenn bei Ihnen eine Chemo- oder Strahlentherapie ohne vorausgegangene fertilitätsprotektive Maßnahmen durchgeführt wurde
- wenn aufgrund genetischer oder chromosomaler Defekten bei der Frau keine intakte Schwangerschaft eintritt oder eine schwere Krankheit auf den Nachwuchs übertragen werden könnte und eine Präimplantationsdiagnostik (PID) nicht gewünscht oder nicht möglich ist
Warum Eizellenspende in Salzburg?
- Höchste medizinische Qualität: Unser Zentrum ist als lizenzierte Gewebeentnahmeeinrichtung zertifiziert.
- Mit über 20 Jahre Erfahrung in Salzburg vertreten (seit 2005).
- Hohe Reputation und guter wissenschaftlicher Ruf, sowohl in Österreich als auch international.
- Ethisch verantwortungsvoll: Das Wohl von Patientin, Spenderin und Kind steht immer im Mittelpunkt.
- Zentrale Lage und gute Erreichbarkeit: Ideal auch für Paare aus anderen Regionen Österreichs oder dem angrenzenden Ausland.
- Keine Sprachbarriere für deutschsprachige Kinderwunschpaare.
- Eingebettet in das internationale Netzwerk von NEXTCLINICS.
So läuft die Behandlung ab
1. Erstgespräch & Beratung
Hier nehmen wir uns die Zeit, um Ihre persönliche medizinische Situation zu besprechen und all Ihre Fragen zu klären – sei es zu gesellschaftlichen, rechtlichen oder emotionalen Aspekten.

2. Spenderinnenauswahl
Die passende Eizellspenderin wird auf Basis äußerer Merkmale wie Haar- und Augenfarbe, Körpergröße sowie Blutgruppe ausgewählt. Es besteht auch die Möglichkeit, eine Spenderin aus Ihrem persönlichen Umfeld zu wählen.

3. Befruchtung & Embryotransfer
Die gespendeten Eizellen werden mit dem Samen Ihres Partners oder eines Spenders befruchtet. Der entstandene Embryo wird dann in Ihre vorbereitete Gebärmutter eingesetzt.
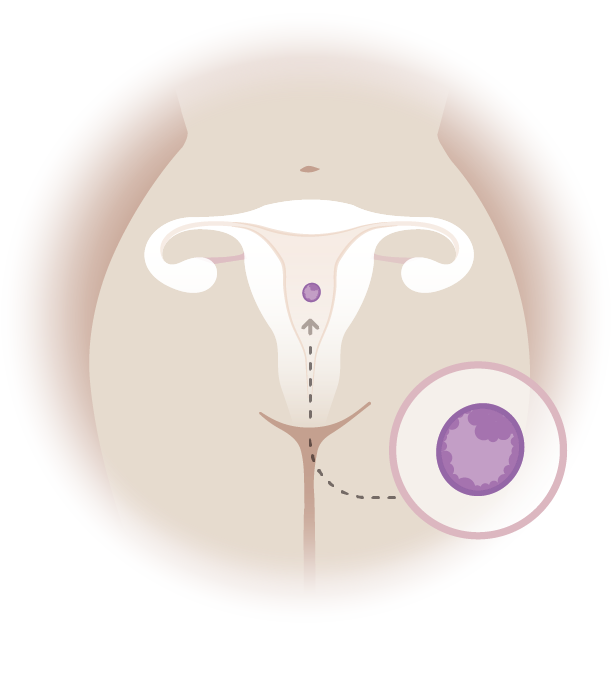
4. Und dann?
Wenn alles gut läuft, beginnt eine Schwangerschaft und schon bald können Sie Ihr Baby in den Armen halten.

Rechtliches zur Eizellenspende
- Die Eizellenspende ist nicht anonym: Ab dem 14. Lebensjahr hat das Kind das Recht, Informationen über die Spenderin zu erhalten.
- Zwischen Spenderin und Empfängerin bleibt die Anonymität gewahrt. Sowohl Spenderin als auch Kinderwunschpaar haben keinen Zugriff auf die jeweiligen Daten.
- Es gibt klare gesetzliche Regelungen, die den Schutz aller Beteiligten sicherstellen.
Psychologische Begleitung bei Eizellspende
Der Weg zur Elternschaft über eine Eizellspende (wie auch über eine Samenspende) bringt nicht nur medizinische Entscheidungen mit sich, sondern auch viele persönliche und emotionale Fragen.
Wir sind für Sie da. Neben der medizinischen Betreuung ist uns die psychologische Begleitung ein ebenso wichtiger Bestandteil der Kinderwunschbehandlung. Denn eine Eizellspende berührt nicht nur den Körper, sondern auch das Herz und die Familie.
Samenspende
Je nach individueller Situation, wie zum Beispiel einer Samenanalyse, wird der Facharzt eine Behandlung mit einer Samenspende empfehlen, etwa für eine In-Vitro Fertilisierung (IVF) das bedeutet, dass die Eizelle im Reagenzglas mit dem Samen befruchtet wird. In Österreich darf der gespendete Samen mittels ICSI-Methode (Intrazytoplasmische Spermien Injektion) in die Eizelle eingebracht werden.
Auch lesbische Paare mit Kinderwunsch, die in einer Lebensgemeinschaft oder eingetragenen Partnerschaft leben, können in Österreich eine Samenspende in Anspruch nehmen. In beiden Fällen ist ein Notariatsakt erforderlich.
Wann kommt eine Samenspende für uns in Frage?
Eine Samenspende ist möglicherweise in Betracht zu ziehen, wenn der Partner
- eine schwere Infertilität aufweist – etwa eine nicht-obstruktive Azoospermie und beispielsweise bei einer Hodenbiopsie (TESE/TESA) keine verwendbaren Spermien aufgefunden werden
- Eine Kinderwunschtherapie wiederholt erfolglos bleibt (wiederholtes Befruchtungsversagen, wiederholtes Implantationsversagen oder habituelle Aborte) aufgrund einer männlichen Unfruchtbarkeit
- Zur Vermeidung einer schweren Erbkrankheit auf den Nachwuchs, wenn etwa eine Präimplantationsdiagnostik (PID) nicht möglich, nicht gewünscht oder nicht erfolgsversprechend ist
Auch Frauenpaare mit Kinderwunsch können zur Bildung einer Regenbogenfamilie eine Samenspende in Österreich in Anspruch nehmen. Hierbei ist ein Notariatsakt erforderlich.
Alle Details zur medizinischen Indikation, den rechtlichen Rahmenbedingungen sowie zum Ablauf und möglichen Risiken sollten im persönlichen Arztgespräch geklärt werden.
Was Samen-Spender und Empfängerinnen wissen sollten:
- Ein Samenspender muss mindestens 18 Jahre alt sein.
- Der Spender darf keine Infektionskrankheiten oder Erbkrankheiten aufweisen. Dies schließt genetische Untersuchungen zwingend mit ein. Diese beinhalten:
- Eine Chromosomenanalyse (Karyogramm)
- Test auf Mukoviszidose (zystische Fibrose)
- Je nach familiärer Herkunft sind gegebenenfalls weitere genetische Untersuchungen notwendig
- Eine Familienanamnese der letzten 2 Generationen des Spenders
- Ein Samenspender darf seine Samen nur an EINE Klinik abgeben.
- Pro Spender dürfen die Samen für maximal drei erfolgreiche Behandlungen mit Geburten verwendet werden.
- Es herrscht Anonymität zwischen Spender und Empfängerin. Weder der Spender noch das Kinderwunschpaar haben Zugang zu den jeweiligen Daten.
- Das Kind, das mit dem gespendeten Samen gezeugt wurde, hat ab dem 14. Lebensjahr das Recht, Informationen über den Spender zu erhalten. Das Kinderwunsch-Zentrum, in dem die Behandlung stattfand, ist verpflichtet, diese Informationen bereitzustellen.
Ihre Fragen sind herzlich willkommen
Bei Fragen stehen wir Ihnen gerne zur Verfügung. Egal, ob es um medizinische, emotionale oder rechtliche Aspekte geht, wir nehmen uns die Zeit, um auf Ihre individuellen Anliegen einzugehen. Bei Next Fertility IVF Prof. Zech Salzburg stehen die Menschen im Mittelpunkt. Offen, ehrlich und kompetent begleiten wir Sie Schritt für Schritt auf dem Weg zu Ihrem Wunschkind.
Vereinbaren Sie mit uns ein Beratungsgespräch – wir sind für Sie da.




